![]() Bremen (rd_de) – Großveranstaltungen wie eine Fußball-WM oder der G20-Gipfel, aber auch Naturkatastrophen und MANV-Einsätze beschäftigen in Deutschland fast jährlich zahllose Mitarbeiter des Rettungsdienstes und von Katastrophenschutz-Einheiten. Wir erklären hier, wie sich die Helfer auf den überregionalen Einsatz einer Schnell-Einsatz-Gruppe (SEG) vorbereiten können – von der Vorbereitung und Alarmierung über den Einsatz bis hin zur Rückverlegung an den Heimatstandort.
Bremen (rd_de) – Großveranstaltungen wie eine Fußball-WM oder der G20-Gipfel, aber auch Naturkatastrophen und MANV-Einsätze beschäftigen in Deutschland fast jährlich zahllose Mitarbeiter des Rettungsdienstes und von Katastrophenschutz-Einheiten. Wir erklären hier, wie sich die Helfer auf den überregionalen Einsatz einer Schnell-Einsatz-Gruppe (SEG) vorbereiten können – von der Vorbereitung und Alarmierung über den Einsatz bis hin zur Rückverlegung an den Heimatstandort.
Die Hochwasserkatastrophen des Sommers 2013 erreichten ein so erhebliches Ausmaß, dass die regional verfügbaren Katastrophenschutzeinheiten überfordert waren. Ihre Kapazitäten reichten nicht aus, um eine flächendeckende Versorgung und Betreuung der Betroffenen sicherzustellen. Ohne überregionale Unterstützung ging da nichts mehr. Um beispielsweise den Kräften in Passau und Deggendorf zu helfen, wurden Schnell-Einsatz-Gruppen (SEG) aus ganz Bayern zu Kontingenten zusammengefasst und in die Krisengebiete verlegt. Bundesweit betrachtet, reichten die Einsatzaufträge vieler Einheiten zum Teil weit über die Grenzen des eigenen Bundeslandes hinaus.
Voraussetzung für einen erfolgreichen SEG-Einsatz – egal, ob regional oder überregional – ist eine fundierte Grundausbildung. Der Sanitätsdienstlehrgang sowie der Grundlehrgang im Betreuungsdienst sind obligatorisch. Ebenso sind Grundkenntnisse in Technik und Sicherheit sowie in Information und Kommunikation wichtig, um als SEG-Helfer adäquat eingesetzt werden zu können. Um Verantwortung für andere SEG-Mitglieder übernehmen zu können, wird zudem mindestens die Ausbildung zum Truppführer benötigt.
![Foto: Maximilian Kippnich SEG_Einsatz_Vorbereitung_Rettungsdienst_Hilfsorganisation_III]()
Die Einsatztasche sollte all das Material enthalten, das benötigt wird, um sich 48 Stunden autark zu versorgen. Foto: Maximilian Kippnich
Neben diesen theoretischen Grundlagen sind das praktische Können und der sichere Umgang mit Material sowie Patienten bzw. Betroffenen wichtig. Nur durch regelmäßige Einsatzübungen, Ausbildungstage und Besuche von Fortbildungsveranstaltungen ist dies sichergestellt. Zur Bedienung von medizinischem Gerät ist eine Einweisung nach Medizinproduktegesetz vorgeschrieben. Auch die Beschäftigung mit Funk- und Fahrzeugtechnik, die oft langweilig erscheint, sind Garanten für einen sicheren Einsatz.
Gerade für ehrenamtliche SEG-Helfer, die hauptberuflich nicht bei einer Hilfsorganisation oder einer Berufsfeuerwehr angestellt sind, sind praktische Erfahrungen in der Notfallrettung wichtig. Wer kann, sollte als Praktikant oder 2. Kraft im Regelrettungsdienst mitarbeiten. Die hier gesammelten Erfahrungen tragen dazu bei, dass man im Umgang mit Notfallpatienten sicherer wird und Handgriffe routinierter erfolgen.
Bei überregionalen SEG-Einsätzen werden weitere Fähigkeiten verlangt: unter anderem Flexibilität. Im Gegensatz zum Alltag im Rettungsdienst, bei dem man innerhalb kürzester Zeit ausrücken sollte, gibt es hier eine mehr oder weniger lange Vorlaufzeit:
- Unter die Kategorie „planbar mit langer Vorlaufzeit“ fallen große Sanitätsdienste, wie es beim Weltjugendtag 2005 oder bei der Fußball-Weltmeisterschaft 2006 der Fall war.
- Im Gegensatz dazu gibt es Großschadensereignisse, bei denen überregionale Katastrophenschutz-Einheiten notfallmäßig alarmiert werden. Dann geht es zwar nicht um Minuten, die Vorlaufzeit kann aber durchaus weniger als sechs Stunden betragen.
Um für solche Einsätze gerüstet zu sein, müssen die Fahrzeuge sowie das Material rund um die Uhr einsatzbereit sein. Hierfür muss beispielsweise die Betankung der SEG-Fahrzeuge sehr großzügig durchgeführt werden. Der Fahrzeugtank sollte daher beim Einrücken in die Wache immer voll sein. Zusätzlich sind Wasser- und Ölstand, Scheibenreiniger, Reifendruck und die Lichtanlagen regelmäßig zu überprüfen.
Ebenso muss die persönliche Schutzausrüstung gepflegt werden. Jederzeit müssen Einsatzanzug, Sicherheitsschuhe, Helm sowie Einsatzkleidung griffbereit sein – und zwar sowohl für heiße Sommertage als auch für kalte Winternächte oder tagelangen Dauerregen. Optimal ist es, wenn eine komplette Ersatzgarnitur für mehrtägige Einsätze bereitliegt.
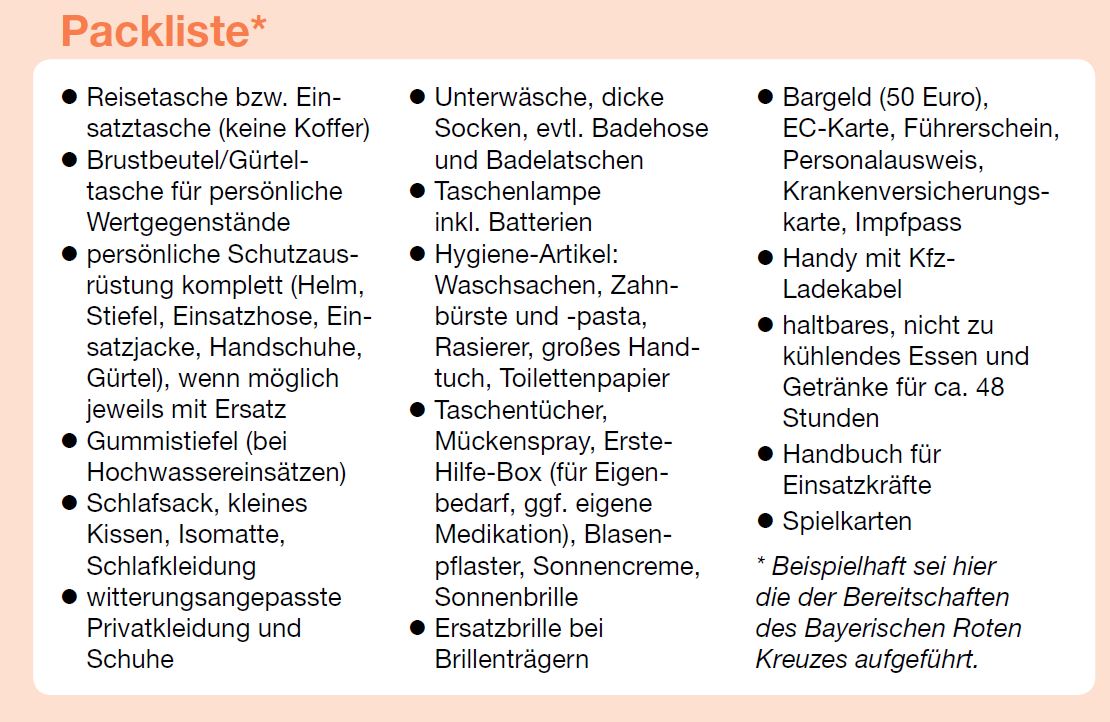
Im Idealfall besitzt jeder SEG-Mitarbeiter, der über die Voraussetzungen für überregionale SEG-Einsätze verfügt, eine gepackte Einsatztasche im Haus. Sie sollte all das Material enthalten, das benötigt wird, um sich 48 Stunden autark zu versorgen. Um wichtige Teile nicht zu vergessen, haben die Hilfsorganisationen spezielle Checklisten zusammengestellt. Mit deren Hilfe ist es einfach, sich auf längere überregionale Einsätze vorzubereiten.
![SEG_Einsatz_Vorbereitung_Rettungsdienst_Hilfsorganisation_V]()
Zum Vergrößern anklicken!
Bei überregionalen SEG-Einsätzen empfiehlt es sich auch, eine persönliche Einsatzmappe für wichtige Unterlagen zusammenzustellen. In dieser sollten alle Dokumente, die der SEG-Helfer vor dem Einsatz erhält, abgeheftet sein. Wichtige Telefonnummern und die Meldekarte für Einsatzkräfte können schon vorab vorbereitet werden.
Essentieller Bestandteil einer solchen Einsatzmappe ist der Einsatzbefehl. In diesem sind in der Regel alle relevanten Informationen wie Anfahrt, Lagekarte, Einsatzauftrag, Kommunikationswege und Kontaktadressen aufgeführt. Bei entsprechender Vorlaufzeit lässt sich diese noch um Kartenmaterial ergänzen. Alle Auskünfte aus Internet, E-Mail und anderen digitalen Medien sollten ausgedruckt werden und ebenso der Einsatzmappe hinzugefügt werden.
SEG-Einsatz: Vorlaufzeit sinnvoll nutzen
Ist die Alarmierung erfolgt, läuft die so genannte Vorlaufzeit. In dieser Phase muss geklärt werden, wie lange der Einsatz dauert und wann mit einer Rückverlegung zu rechnen ist. Dieser Zeitplan muss dann mit dem Arbeitgeber besprochen werden. Ebenso ist zu klären, ob ein Katastrophenfall vorliegt und dadurch mit einer Lohnfortzahlung aus dem Katastrophenfond zu rechnen ist. Dies ist wichtig, um eventuellen Problemen nach dem Einsatz vorzubeugen.
Im Realeinsatz treffen sich alle SEG-Helfer zu einem vorgegebenen Zeitpunkt beispielsweise an der Wache. Von hier aus erfolgt dann der gemeinsame Marsch in Richtung Schadensgebiet. An dieser Stelle ist genügend Vorlaufzeit für Beladung der Fahrzeuge und Überprüfung der eigenen Ausrüstung einzuplanen. Aus dem Marschbefehl gehen hervor
- Marschroute,
- Marschformation,
- Marsch(funk)kanal oder -gruppe,
- Marschführer sowie
- alle anderen, die Anfahrt betreffenden Informationen.
Die Besonderheit auf solchen Einsatzfahrten ist das Fahren im Verband. Im Gegensatz zu normalen Einsatzfahrten wird jedes Fahrzeug mit einer 40 x 40 cm großen Flagge vorne links ausgestattet. Die Farbe dieser Fahne ist bei allen Fahrzeugen des Verbandes blau. Ausnahme stellen das „schließende“ – also letzte – Fahrzeug der Kolonne dar. Es ist mit einer grünen Flagge gekennzeichnet. Defekte Fahrzeuge werden gelb beflaggt.
Fahren im Verband
Der Führer eines Verbandes ist an einer schwarz-weißen Fahne zu erkennen. Er ist allerdings nicht an die Marschkolonne gebunden und kann zum Beispiel zur Lageerkundung voraus fahren.
![Foto: Maximilian Kippnich]()
Besonders wichtig beim Fahren in Kolonnen ist es, auf einen ausreichenden Sicherheitsabstand zu achten. Beim Fahren in Verbänden wird in der Regel das blaue Blinklicht eingeschaltet. Foto: Maximilian Kippnich
Besonders wichtig beim Fahren in Kolonnen ist es, auf einen ausreichenden Sicherheitsabstand zu achten. Beim Fahren in Verbänden wird in der Regel das blaue Blinklicht eingeschaltet; Abblendlicht ist – wie auf allen anderen Einsatz- und Übungsfahrten auch – selbstverständlich. Das bzw. die Führungsfahrzeuge des Verbandes schalten ihr Funkgerät auf den 4-m-Band-Kanal 510 W/U (bundeseinheitlicher Marschkanal), um mit der jeweils zuständigen Integrierten Leitstelle bzw. der übergeordneten Führungsstelle zu kommunizieren. Wie die einzelnen Fahrzeuge des Verbandes untereinander sich verständigen, wird individuell geregelt.
Am Einsatzort angekommen, findet zunächst eine Lagebesprechung bzw. -einweisung statt. Im Rahmen dessen werden auch die konkreten Einsatzaufträge an die einzelnen SEG-Helfer verteilt. Hier empfiehlt es sich, die wichtigsten Stichpunkte zu notieren. Erfahrungsgemäß ist es hilfreich, sich auf einem Stadt- bzw. Landkreisplan die von der Einsatzleitung vorgegebene Ordnung des Raumes (Einsatzabschnitte, Fahrwege und der eigene Standort) einzuzeichnen.
Der eigene Einsatzauftrag ist strikt einzuhalten. Gerade bei Großschadenslagen, in denen eine Vielzahl von überregionalen Kräften eingesetzt wird, ist eine zu hohe Eigendynamik für die erfolgreiche Abarbeitung des Einsatzes kontraproduktiv. Umso größer die Lage, desto wichtiger sind klare Führungsstrukturen.
Ankunft der SEG am Einsatzort
![SEG_Einsatz_Vorbereitung_Rettungsdienst_Hilfsorganisation_IV]()
Zum Vergrößern anklicken!
Hat der SEG-Helfer ein Problem, meldet er dies an seinen SEG-Führer weiter. Die nächst höhere Führungsebene stellen die Zugführer dar, gefolgt von Verband- bzw. Kontingentführer. Dieser steht in ständiger Verbindung mit der Gesamteinsatzleitung. Auf gleichem Wege werden von der Gesamteinsatzleitung neue Aufträge, Lageänderungen und sonstige wichtige Informationen an die Einsatzkraft weitergegeben.
Bei überregionalen SEG-Einsätzen im Katastrophenfall gelten im Schadensgebiet dieselben Regeln wie bei einem „normalen“ Einsatz. Besonders hervorzuheben ist hier der Eigenschutz und somit das konsequente Tragen der persönlichen Schutzausrüstung.
Wichtig sind auch die Ruhezeiten. In diesen sollte jeder versuchen, sich zu entspannen bzw. zu schlafen. Das ruhige Einnehmen von Mahlzeiten ohne Funkgerät und Handy sowie eine ausgiebige Dusche und der Kleidungswechsel sind wichtige Voraussetzungen. Diese Maßnahmen reduzieren den Stress und beugen einem möglichen posttraumatischen Belastungssyndrom vor.
Ebenso bedeutend ist die Kommunikation mit Angehörigen und Kollegen zu Hause. Zu konkrete Informationen zum Einsatz sind aber zu vermeiden. Das gilt auch für Facebook und Co. Hier haben Einsatzbilder sowie Insider-Informationen zum Einsatz nichts zu suchen. Eine Berichterstattung für die Öffentlichkeit und der Kontakt mit Medien sind Aufgaben der obersten Führungsebene bzw. der Gesamteinsatzleitung.
SEG-Rückverlegung nach Hause
Nach dem Einsatz folgt die Rückverlegung an den Heimatstandort. Dort angekommen, ist für eine ausgiebige Überprüfung von Ausrüstung und Fahrzeugen zu sorgen. Defekte Einsatzkleidung sowie -mittel sind zu melden und zu reparieren bzw. neu zu beschaffen. Die Wiederherstellung der Einsatzbereitschaft hat in den Tagen nach dem Einsatz oberstes Gebot.
Wie so oft, gilt besonders auch bei überregionalen SEG-Einsätzen das Motto: Nach dem Einsatz ist vor dem Einsatz. Insofern ist eine ausführliche Nachbesprechung ein Muss. Die Führungskräfte der jeweiligen Schnell-Einsatz-Gruppe stehen zudem in der Dokumentationspflicht. Hierzu zählt auch die Erstellung eines Einsatzberichtes, dem die Lage sowie die Einsätze der SEG tagesaktuell zu entnehmen sind.
Zusammenfassend lässt sich sagen, dass ein überregionaler SEG-Einsatz jeden SEG-Helfer treffen kann. Durch die bundesweite Strukturierung der Katastrophenschutzeinheiten in Medical Task Forces und die Gruppierung der regionalen Schnell-Einsatz-Gruppen in Züge, Verbände und Kontingente, sind die meisten SEGen in den nationalen und internationalen Katastrophenschutz eingebettet. Dies hat zur Konsequenz, dass die Wahrscheinlichkeit für einen SEG-Einsatz über die eigenen Gebietsgrenzen hinweg deutlich gestiegen ist.
Mit einer fundierten Grundausbildung, ständiger Fort- und Weiterbildung, der Beachtung der wichtigsten Einsatzgrundlagen und etwas Disziplin ist jeder SEG-Helfer in der Lage, erfolgreich einen überregionalen SEG-Einsatz zu meistern.
(Text: Maximilian Kippnich, Arzt in Weiterbildung, Anästhesiologie und Intensivmedizin, Feuerwehrarzt ; Symbolfoto: Markus Brändli; zuletzt aktualisiert: 12.07.2017)

 Bremen (rd_de) – Starkregen und Sturzfluten forderten in den vergangenen Tagen immer wieder die Einsatzkräfte in Norddeutschland. Sie setzen sich dabei zum Teil denselben Risiken wie bei einem Hochwassereinsatz aus. Hintergründe und Tipps, wie Gefahr vermieden und taktisch richtig vorgegangen wird.
Bremen (rd_de) – Starkregen und Sturzfluten forderten in den vergangenen Tagen immer wieder die Einsatzkräfte in Norddeutschland. Sie setzen sich dabei zum Teil denselben Risiken wie bei einem Hochwassereinsatz aus. Hintergründe und Tipps, wie Gefahr vermieden und taktisch richtig vorgegangen wird. Bremen (rd_de) – Etwa drei Millionen Menschen leben in Deutschland mit einer chronischen Lebererkrankung. Von ihnen weisen rund eine Million eine Leberzirrhose auf. Eine gefürchtete Komplikation ist die Ösophagusvarizenblutung, die mit einer Sterblichkeitsrate von bis zu 30 Prozent einhergeht.
Bremen (rd_de) – Etwa drei Millionen Menschen leben in Deutschland mit einer chronischen Lebererkrankung. Von ihnen weisen rund eine Million eine Leberzirrhose auf. Eine gefürchtete Komplikation ist die Ösophagusvarizenblutung, die mit einer Sterblichkeitsrate von bis zu 30 Prozent einhergeht.
 Bremen (rd_de) – Bei den Mesenterialgefäßen handelt es sich um die Gefäße, die unter anderem den Darm mit Blut versorgen. Sie werden daher auch als Eingeweidearterien bezeichnet. Kommt es hier zu Durchblutungsstörungen oder einen Gefäßverschluss, ist schnelles Handeln wichtig.
Bremen (rd_de) – Bei den Mesenterialgefäßen handelt es sich um die Gefäße, die unter anderem den Darm mit Blut versorgen. Sie werden daher auch als Eingeweidearterien bezeichnet. Kommt es hier zu Durchblutungsstörungen oder einen Gefäßverschluss, ist schnelles Handeln wichtig.
 Minden (rd_de) – Durch die Explosion einer Motoryacht sind am Dienstagabend (11.07.2017) in Minden 16 Einsatzkräfte der Polizei und der Feuerwehr verletzt worden. MANV-Alarm wurde ausgelöst.
Minden (rd_de) – Durch die Explosion einer Motoryacht sind am Dienstagabend (11.07.2017) in Minden 16 Einsatzkräfte der Polizei und der Feuerwehr verletzt worden. MANV-Alarm wurde ausgelöst. Bremen (rd_de) – Großveranstaltungen wie eine Fußball-WM oder der G20-Gipfel, aber auch Naturkatastrophen und MANV-Einsätze beschäftigen in Deutschland fast jährlich zahllose Mitarbeiter des Rettungsdienstes und von Katastrophenschutz-Einheiten. Wir erklären hier, wie sich die Helfer auf den überregionalen Einsatz einer Schnell-Einsatz-Gruppe (SEG) vorbereiten können – von der Vorbereitung und Alarmierung über den Einsatz bis hin zur Rückverlegung an den Heimatstandort.
Bremen (rd_de) – Großveranstaltungen wie eine Fußball-WM oder der G20-Gipfel, aber auch Naturkatastrophen und MANV-Einsätze beschäftigen in Deutschland fast jährlich zahllose Mitarbeiter des Rettungsdienstes und von Katastrophenschutz-Einheiten. Wir erklären hier, wie sich die Helfer auf den überregionalen Einsatz einer Schnell-Einsatz-Gruppe (SEG) vorbereiten können – von der Vorbereitung und Alarmierung über den Einsatz bis hin zur Rückverlegung an den Heimatstandort.


 Ludwigshafen (ots) – Während eines Rettungseinsatzes am Montag (10.07.2017) in Ludwigshafen am Rhein hat der Vater eines verletzten Kindes den behandelnden Rettungssanitäter verletzt. Er schlug ihn so stark, dass der Sanitäter das Bewusstsein verlor.
Ludwigshafen (ots) – Während eines Rettungseinsatzes am Montag (10.07.2017) in Ludwigshafen am Rhein hat der Vater eines verletzten Kindes den behandelnden Rettungssanitäter verletzt. Er schlug ihn so stark, dass der Sanitäter das Bewusstsein verlor.
 Bremen (rd_de) – Ein Trostteddy beruhigt Kinder in Notsituationen. Die Teddybären werden von Polizei, Feuerwehr und Rettungsdienst an Bord ihrer Fahrzeuge mitgeführt. Wenn es im Einsatz gilt, Kinder zu trösten, ihnen Mut zu geben oder sie zu beruhigen, sind die plüschigen Gesellen ein ideales Hilfsmittel. Wer seinen Rettungswagen ebenfalls mit einem Trostteddy der
Bremen (rd_de) – Ein Trostteddy beruhigt Kinder in Notsituationen. Die Teddybären werden von Polizei, Feuerwehr und Rettungsdienst an Bord ihrer Fahrzeuge mitgeführt. Wenn es im Einsatz gilt, Kinder zu trösten, ihnen Mut zu geben oder sie zu beruhigen, sind die plüschigen Gesellen ein ideales Hilfsmittel. Wer seinen Rettungswagen ebenfalls mit einem Trostteddy der 
 Hagen (rd_de) – Ein 34-Jähriger ist am Donnerstag (13.07.2017) in Hagen mit seinem Fahrzeug auf einen Gehweg geraten und hat dort eine Fußgängergruppe erfasst. Ein einjähriges Kind erlitt dabei so schwere Verletzungen, dass es später im Krankenhaus verstarb.
Hagen (rd_de) – Ein 34-Jähriger ist am Donnerstag (13.07.2017) in Hagen mit seinem Fahrzeug auf einen Gehweg geraten und hat dort eine Fußgängergruppe erfasst. Ein einjähriges Kind erlitt dabei so schwere Verletzungen, dass es später im Krankenhaus verstarb.


 Bremen (rd.de) – Als Hypovolämie oder Volumenmangel wird die Verminderung der im Kreislauf zirkulierenden Blutmenge bezeichnet. Der hypovolämische Schock – auch Volumenmangelschock genannt – stellt dabei die Maximalausprägung einer Hypovolämie dar. Sie ist die in der Notfallmedizin am häufigsten anzutreffende Schockform.
Bremen (rd.de) – Als Hypovolämie oder Volumenmangel wird die Verminderung der im Kreislauf zirkulierenden Blutmenge bezeichnet. Der hypovolämische Schock – auch Volumenmangelschock genannt – stellt dabei die Maximalausprägung einer Hypovolämie dar. Sie ist die in der Notfallmedizin am häufigsten anzutreffende Schockform. eDossier „Hypovolämischer Schock“
eDossier „Hypovolämischer Schock“ Freiburg (pol) – Der Polizei in Freiburg fiel am Samstagabend im Rahmen einer Verkehrskontrolle ein nicht angeschnallter Pkw-Beifahrer auf. Dabei stellte sich heraus: Der Mann hatte einen Herzinfarkt erlitten.
Freiburg (pol) – Der Polizei in Freiburg fiel am Samstagabend im Rahmen einer Verkehrskontrolle ein nicht angeschnallter Pkw-Beifahrer auf. Dabei stellte sich heraus: Der Mann hatte einen Herzinfarkt erlitten. Bremen (rd_de) – Wer an seinem Funkgerät die Taste für „Status 4“ drückt, signalisiert der Leitstelle, dass die Einsatzstelle erreicht worden ist. Welche Konsequenzen es haben kann, diese Taste zu früh zu drücken, ist vielen Rettungsdienst-Mitarbeitern aber nicht klar.
Bremen (rd_de) – Wer an seinem Funkgerät die Taste für „Status 4“ drückt, signalisiert der Leitstelle, dass die Einsatzstelle erreicht worden ist. Welche Konsequenzen es haben kann, diese Taste zu früh zu drücken, ist vielen Rettungsdienst-Mitarbeitern aber nicht klar. Bremen (rd_de) – Kommt es entweder durch Fremdkörper von außen oder durch eine Durchspießung der Lunge bei Rippenfrakturen zu einer Perforation der Pleura, kann sich ein Pneumothorax entwickeln.
Bremen (rd_de) – Kommt es entweder durch Fremdkörper von außen oder durch eine Durchspießung der Lunge bei Rippenfrakturen zu einer Perforation der Pleura, kann sich ein Pneumothorax entwickeln.  Meerbusch (ots) – Eine Gruppe junger Männer hat am Montag (17.07.2017) in Meerbusch (Rhein-Kreis Neuss) mit einem Müllcontainer und Möbelteilen den Weg für einen Rettungswagen blockiert. Die Rettungskräfte hatten einen 12-Jährigen versorgt und wollten ihn in ein Krankenhaus bringen.
Meerbusch (ots) – Eine Gruppe junger Männer hat am Montag (17.07.2017) in Meerbusch (Rhein-Kreis Neuss) mit einem Müllcontainer und Möbelteilen den Weg für einen Rettungswagen blockiert. Die Rettungskräfte hatten einen 12-Jährigen versorgt und wollten ihn in ein Krankenhaus bringen. Berlin (idw) – Laut einer kürzlich vom Deutschen Herzzentrum Berlin (DHZB) veröffentlichten
Berlin (idw) – Laut einer kürzlich vom Deutschen Herzzentrum Berlin (DHZB) veröffentlichten 
 Dortmund (ots) – Im Zuge des schweren Unwetters am Mittwoch (19.07.2017) ist in Dortmund ein Baum auf eine Passantin gestürzt. Die Frau wurde dabei lebensgefährlich verletzt.
Dortmund (ots) – Im Zuge des schweren Unwetters am Mittwoch (19.07.2017) ist in Dortmund ein Baum auf eine Passantin gestürzt. Die Frau wurde dabei lebensgefährlich verletzt.
 Bremen (rd_de) – Eine Rettungssanitäter-Ausbildung eröffnet einem derzeit gute Job-Perspektiven. Nach der Umstellung vom Rettungsassistenten zum Notfallsanitäter herrscht im Rettungsdienst vielerorts Personalnot (
Bremen (rd_de) – Eine Rettungssanitäter-Ausbildung eröffnet einem derzeit gute Job-Perspektiven. Nach der Umstellung vom Rettungsassistenten zum Notfallsanitäter herrscht im Rettungsdienst vielerorts Personalnot (
 Ausbildungsinhalte: Wie läuft die Ausbildung zum Rettungssanitäter ab?
Ausbildungsinhalte: Wie läuft die Ausbildung zum Rettungssanitäter ab?